- Le centre hospitalier
-
Patients / public
-
- Nos services
- Nos médecins
- Prendre / Annuler un rendez-vous
- Venir à l'hôpital
-
Vous allez être hospitalisé(e)
- Modalités de paiement, tarifs
- Payer ma facture en ligne
-
Connaître vos droits
- Charte de la personne hospitalisée
- Les représentants des usagers
- Les réclamations et satisfactions
- Obtenir votre dossier médical
- Vos directives anticipées
- Protéger les données vous concernant
- Votre Dossier Médical Partagé
- Prise en charge des personnes handicapées
- Lutte contre la douleur
- La recherche médicale
- LIVRET D'ACCUEIL PATIENT
- Soutenez les Hôpitaux de Chartres
- Actualités
- Partenaires
-
- Professionnels / étudiants
Recherche
Oncologie
Oncologie
Un service d’ONCOLOGIE-HEMATOLOGIE reconnu en Eure-et-Loir... De nouvelles perspectives de développement
Pour répondre aux besoins du bassin de population chartrain en oncologie-hématologie, les équipes médicales et paramédicales du Centre hospitalier de Chartres ont pour ambition, au cours des années à venir, à :
- Améliorer le bilan diagnostique (Consultation accueil ganglion) et l’accès aux consultations spécialisées ;
- Développer l’évaluation oncogériatrique ;
- Développer l’oncogénétique (enjeu de prévention en cas de dépistage individuel et enjeu thérapeutique en cas de maladie déclarée) ;
- Renforcer les effectifs médicaux ;
- Proposer une offre de soins pérenne avec une équipe stable dans le temps ;
- Intégrer une nouvelle compétence/fonction (IPA : infirmière en pratique avancée) au sein du service ;
- Maintenir et valoriser les compétences spécifiques : IDEC, IDER, IDE avec expérience de l’HDJ en onco-hématologie (sécurité et qualité des soins).
Parmi les actions à promouvoir, figurent :
Contexte : Petits organes assurant la filtration du système lymphatique, les ganglions lymphatiques éliminent les bactéries, les virus et les corps étrangers et sont responsables de la fabrication des cellules qui combattent l'infection, les lymphocytes.
Devant la découverte d’une adénomégalie (gonflement des ganglions lymphatiques), l’orientation diagnostique est souvent complexe. La prise en charge, en ville tout particulièrement, n’est pas simple et peut prendre du temps pour les patients. De plus, la découverte d’une adénomégalie est source d’anxiété pour les malades.
Or, le Centre Hospitalier de Chartres possède une expertise cytologique reconnue assurée par son laboratoire de biologie médicale. Une cyto-ponction ganglionnaire avec une étude cytologique permet souvent une orientation précise et rapide.
La mise en place d’une consultation « accueil ganglion » au sein du service d’onco-hématologie, permettra de proposer une offre de soins adaptée face à une pathologie assez fréquente et source de difficultés diagnostiques réelles.
Objectifs :
- ouvrir une consultation hebdomadaire,
- structurer la prise en charge du diagnostic des patients atteints d’adénopathies.
-
Projet de Groupement de Coopération Sanitaire de moyens associant praticiens hospitaliers et médecins libéraux
Contexte : Le GCS (Groupement de Coopération Sanitaire) est un nouveau modèle de partenariat public-privé. La création de ce GCS officialisera une collaboration de longue date avec les radiothérapeutes du COREL et les médecins du CISEL.
Objectif : renforcer l’attractivité de la filière cancérologie dans le département (pour les patients et pour les professionnels de santé) et réduire les délais d’attente.
- Guichet unique et visibilité de l’offre de soins en cancérologie
- Plateau technique complet : bientôt 2 TEP-TDM, technique innovante de radiothérapie (stéréotaxie), HDJ récente ;
- Une ambition départementale ;
- Diminuer le taux de fuite des patients dans les régions voisines pour une prise en charge de proximité chaque fois que possible ;
- Pas de modification du mode d’entrée du patient dans la filière de soins (+ maintien du secteur).
Contexte : Le cancer est une pathologie fréquente dans la population : 1 femme sur 9 développera un jour un cancer du sein et 1 personne sur 15 développera un jour un cancer du côlon…
Or, près de 5 % des cancers diagnostiqués sont liés à la présence d’altérations génétiques constitutionnelles et, à ce jour, plus de 80 gènes de prédisposition génétique ont été identifiés. Ces altérations, transmissibles à la descendance, peuvent être recherchées chez des personnes dont les antécédents médicaux, personnels et/ou familiaux, sont évocateurs d'une forme héréditaire de cancer.
En France, le dispositif national d’oncogénétique s’organise autour de 148 sites de consultation se répartissant dans 104 villes sur l’ensemble du territoire (France métropolitaine et départements d’outre-mer
Les programmes de suivi en oncogénétique ont été mis en place par l’Institut National du Cancer à partir de 2009 (expériences pilotes) puis généralisés en 2012 (déploiement national). L’ARS Centre-Val de Loire a sollicité le Centre hospitalier de Chartres pour ouvrir une consultation oncogénétique en Eure-et-Loir. Cette offre de consultation oncogénétique répond à un besoin des patients (dépistage individuel et familial) et a également un impact thérapeutique potentiel. Le développement de la cancérologie est lié à l’identification d’altération moléculaire au niveau tumoral ou au niveau constitutionnel. Cette consultation oncogénétique serait mise en place en collaboration avec le CHU de Tours du fait de l’approche pluridisciplinaire indispensable au bon fonctionnement de cette consultation.
Objectifs :
- Etablir une collaboration avec le CHU de Tours,
- Construire une offre de consultation oncogénétique en Eure-et-Loir.
Contexte : La conjonction du vieillissement démographique et l’augmentation de la fréquence des cancers avec l’avancée en âge (60 % des cancers surviennent chez des patients âgés de plus de 65 ans et 30 % après 75 ans) fait de la prise en charge des patients âgés atteints de cancer un enjeu majeur pour l’hôpital public.
Or, on constate actuellement que la survie des patients âgés atteints de cancer est inférieure à celle des patients plus jeunes atteints de cette même pathologie. Plusieurs facteurs expliquent cette différence en termes de survie : d’une part le retard au diagnostic et d’autre part un traitement non optimal en raison d’un manque d’évaluation précise de la situation (extension, facteurs pronostics, comorbidités, état cognitif…) et de la crainte d’induire des toxicités. S’ajoute à cela un manque de données sur l’efficacité réelle des traitements chez les plus âgés, fréquemment exclus des essais thérapeutiques.
La population âgée étant très hétérogène, il est nécessaire d’évaluer ces patients âgés avant tout traitement afin d’apprécier la balance bénéfice risque. Le but de cette évaluation oncogériatrique est d’apporter une expertise gériatrique afin de mieux adapter la prise de décision thérapeutique et le traitement à leur état physiologique. L'évaluation gériatrique est l'exploration de la situation d'une personne âgée par un interrogatoire et un examen médical. Cette évaluation permet d'apprécier l'âge fonctionnel du patient et son espérance de vie, et, en fonction de l'évolution de la pathologie cancéreuse, de décider d'un traitement.
L’évaluation oncogériatrique fait partie des recommandations de bonne pratique pour la prise en charge des sujets âgés de plus de 75 ans avec vulnérabilité. C’est un indicateur qualité de la prise en charge des sujets âgés atteints d’un cancer.
L'évaluation, réalisée par un oncogériatre ou par un oncologue (formé en gériatrie), permet d'apprécier le degré d'indépendance d'un patient dans les gestes et activités de la vie quotidienne, son état fonctionnel, son état psychique (humeur, anxiété), cognitif et son état de nutrition. Elle apprécie également l'équilibre du patient, par des tests simples, les antécédents du patient et ses pathologies en cours et les traitements pris par le patient, afin de rechercher d'éventuelles interactions, précautions d'emploi, ou contre-indications au traitement du cancer.
L'environnement social du patient est également apprécié en vue de mettre en place un plan de soins qui va comprendre des aides extérieures éventuelles ( aide-ménagère ou auxiliaire de vie au domicile, une infirmière pour aider à l'hygiène, kinésithérapie pour lutter contre la perte d'indépendance, pour favoriser la marche, la respiration ou l'équilibre).
Dans tous les cas, l'oncologue et le gériatre collaborent ensemble pour le patient afin de décider et entreprendre un traitement du cancer le plus adapté à sa pathologie, et à sa fragilité éventuelle, en tenant compte de sa volonté et de son avis. L'évaluation gériatrique dure en moyenne 1h30 à 2h.
Objectifs :
- Promouvoir la prise en charge des patients âgés atteints de cancer,
- Mieux adapter les traitements des patients âgés atteints de cancer par des décisions conjointes oncologues-gériatres.
Urgences/SMUR
Urgences/SMUR
Première porte d’entrée à l’hôpital, les « urgences » représentent le principal flux d’admissions des patients, tous admis à l’hôpital Louis Pasteur où sont regroupées l’ensemble des activités de médecine, chirurgie et obstétrique (MCO).
Trois types d’urgences distinctes sont ainsi prises en charge :
- Les urgences générales
- Les urgences pédiatriques
- Les urgences gynécologiques
1- La prise en charge des urgences générales
Contexte et Objectifs : La qualité de la prise en charge de patients à partir des urgences est une priorité de l’établissement. Le service de médecine d’urgence accueille 46 000 personnes chaque année. Il prend en charge les patients en fonction du niveau de gravité estimé de leur état de santé. Sont ainsi priorisées les prises en charge des patients présentant des pathologies aigües cardiologiques et neurologiques.
Il s’agit donc d’optimiser plus encore le circuit du patient entre le service de médecine d’urgence et les unités d’hospitalisation pour les douleurs thoraciques et les troubles neuro vasculaires.
Par ailleurs, le Centre hospitalier de Chartres est depuis 2016 l’établissement support du Groupement Hospitalier de Territoire (GHT) des HOpitaux Publics d’Eure-et-Loir (HOPE) et s’organise dans le cadre d’une prise en charge graduée, à accueillir les patients adressés par les établissements du GHT via les services de médecine d’urgence, aux fins d’avis et prises en charge spécialisés.
Les engagements du Centre hospitalier sont à ce titre d’améliorer :
- Le recours aux avis spécialisés grâce à la formalisation de contractualisations médicales inter-services ;
- L’accès au plateau technique d’imagerie médicale ;
- L’accueil des patients adressés par les services d'urgences du GHT HOPE et simplifiant le circuit patient ;
- Créer un espace dédié à la prise en charge des douleurs thoraciques au sein du service des urgences pour améliorer les délais de réalisation des examens complémentaires tels que les ECG, troponine, CRP, écho cœur…., dont l’objectif est de permettre aux urgences d’être plus efficace et plus rapide.
2- La prise en charge des urgences pédiatriques
Situées au rez de chaussée du Pôle Femme-Enfant, ouvert en mai 2002, sur le site de l’Hôpital Louis Pasteur, les urgences pédiatriques ont connu une augmentation croissante des passages (+ 80% depuis 2002).
L’enjeu pour le Pôle Femme-Enfant est donc de répondre aux flux croissants d’activité des urgences pédiatriques et d’améliorer la qualité et la sécurité des soins.
Les objectifs à poursuivre consistent notamment à :
- S’adapter à l’évolution attendue des exigences sanitaires ;
- Promouvoir une offre spécialisée sur le territoire en développant certaines spécialités ;
- Tendre à la mutualisation des compétences paramédicales au sein du pôle entre : pédiatrie, urgences pédiatriques, néonatologie et unité Koala ;
- Améliorer la santé de l’enfant :
- assurer la prise en charge des enfants vulnérables, notamment par le repérage des vulnérabilités médico-socio-économiques et émotionnelles ;
- favoriser le recours à l’hospitalisation à domicile ;
- attirer et fidéliser les pédiatres sur le territoire.
3- La prise en charge des urgences gynécologiques
Le service de gynécologie obstétrique du Centre hospitalier de Chartres dispose d’une offre de soins complète, le centre d’obstétrique disposant de la seule maternité de niveau II B en Eure-et-Loir avec plus de 2 600 naissances enregistrées chaque année.
Les femmes peuvent ainsi être accueillies dans le cadre de soins d’urgence 24H/24 et 7J/7 ou dans le cadre de soins programmés.
Outre une importante maternité, le Pôle Femme Enfant assure une activité importante de consultations et de chirurgie gynécologique.
Pédiatrie
Pédiatrie
Service de pédiatrie multidisciplinaire qui accueille des enfants de quelques jours à 18 ans, porteurs d'une pathologie médicale.
Le service de pédiatrie se compose de plusieurs unités de prise en charge :
- les urgences pédiatriques ouvertes 24h/24, accueillant uniquement les urgences médicales,
- les urgences chirurgicales pédiatriques étant accueilli directement par les urgences adultes.
- Médecine Enfant Nourissons (17 lits) : maladies chroniques ou pathologies aïgues, prise en charge de l'adolescent un hôpital de jour qui permet de prendre en charge les enfants ne nécessitant pas une hospitalisation traditionnelle, avec une spécificité dans la prise en charge de proximité de patients suivis par un centre référent de cancérologie et hématologie pédiatrique. consultations externes ouvertes en semaine uniquement sur RDV.
Pharmacie
Pharmacie
La pharmacie à usage intérieur (P.U.I) des Hôpitaux de Chartres assure la gestion, l’approvisionnement, le contrôle, la détention et la dispensation aux patients hospitalisés des médicaments, et dispositifs médicaux stériles, y compris les dispositifs médicaux implantables (pace maker, prothèses orthopédiques, implants vasculaires…)
Elle assure la dispensation des médicaments rétrocedables aux patients non hospitalisés.
Elle prépare des médicaments adaptés aux besoins spécifiques des patients hospitalisés :
- Elle assure la préparations de médicaments anticancéreux au sein de l’unité de préparation destinées aux patients d’hématologie et d’oncologie et de la pédiatrie,
- Elle assure des préparations magistrales pour l’ensemble des patients des unités de soins et plus spécifiquement pour les patients de néonatologie et pédiatrie.
Elle participe à la :
- Lutte contre la iatrogénie médicamenteuse par l’analyse et la validation pharmaceutique des prescriptions médicales, la conciliation pharmaceutique en médecine polyvalente,
- Gestion des risques en particulier au travers de la pharmacovigilance et de la matériovigilance,
- Recherche clinique en assurant la gestion et la dispensation ainsi que le suivi des médicaments prescrits dans les cadre des essais cliniques pour lesquels les Hôpitaux de Chartres sont centre investigateur.
Elle est également responsable de la stérilisation des dispositifs médicaux re-stérilisables, pour les Hôpitaux de Chartres, Chateaudun et Nogent le Rotrou.
L’équipe pharmaceutique
- 1cadre superieur de santé
- 1 cadre de santé, temps plein
- 9 pharmaciens
- 16 préparateurs en pharmacie
- 6 agents logistiques
- 1 secrétaire à temps partiel
- 3 agents administratifs gestionnaires rattachés à la cellule des achats de l'établissement
Horaire de fonctionnement (pour les professionnels de l'établissement) : du lundi au vendredi de 9h à 17h30 et le samedi de 8h30 à 12h00
Horaire d'ouverture au public : du lundi au vendredi de 9h à 16h30 et le samedi de 9h à 11h.
Vous êtes un patient qui vient chercher un traitement uniquement disponible à la pharmacie de l'hôpital, merci de composer le 02 37 30 31 14. Fax : 02 37 30 30 33. Mail :pordonnance@ch-chartres.fr
Hôpital Louis Pasteur - Niveau -1
Vous êtes un professionnel de santé : Tel. 02 37 30 30 50 - Fax : 02 37 30 30 33
Mail : sec-pharmacie@ch-chartres.fr
Pneumologie et réhabilitation respiratoire
Pneumologie et réhabilitation respiratoire
Le service de pneumologie des Hôpitaux de Chartres se situe au 4è étage du bâtiment Fontenoy.
Notre service est composé de 20 lits d’hospitalisation :
- 15 lits d'hospitalisation traditionnelle,
- 2 lits d'hospitalisation programmée,
- 3 lits de polysomnographie.
Une unité de réhabilitation respiratoire de 5 places.
Nos équipes y prennent en charge l'ensemble des pathologies du système respiratoire telles que :
- Les infections broncho pulmonaires
- L’asthme et les allergies respiratoires
- La broncho-pneumopathie chronique obstructive (BPCO)
- L’insuffisance respiratoire chronique (oxygénothérapie et ventilation non invasive)
- Les troubles respiratoires du sommeil (syndrome d’apnée du sommeil)
- Les cancers broncho-pulmonaires
- Les pneumopathies interstitielles
Nous disposons d'un plateau technique moderne :
- Des vidéos endoscopes pour la réalisation de fibroscopies bronchiques avec biopsies bronchiques, des échoendoscopies, lavages broncho-alvéolaires ;
- Une cabine de pléthysmographie et un spiromètre pour les explorations fonctionnelles respiratoires
- Trois chambres de polysomnographie et un polysomnographe pour le diagnostic des troubles respiratoires du sommeil
- Un échographe pour la réalisation de ponctions pleurales diagnostiques et thérapeutiques
Nous travaillons en étroite collaboration avec les différents secteurs du centre hospitalier (le service d'oncologie, l'équipe d'addictologie, les plateaux techniques des consultations et d'imagerie, ...).
La prise en charge du patient se fait en équipe pluriprofessionnelle : médecins pneumologues, soignants, diététicienne, kinésithérapeute, socio-esthéticienne, assistante sociale, ...
Chirurgie Vasculaire
Chirurgie Vasculaire
Le contexte
Le Centre hospitalier de Chartres dispose d’un service de chirurgie vasculaire générale. En cours de reconstruction après des départs et recrutements récents, ce service prend en charge les patients atteints de maladie occlusive ou anévrysmale artérielle. Son activité est une chirurgie qui s’intéresse au diagnostic et à la prise en charge des pathologies de tous les vaisseaux (artères et veines) de l’organisme, à l’exception des vaisseaux intrinsèques du cœur et les vaisseaux intracrâniens. Ainsi les régions anatomiques d’intérêt sont variées et comprennent notamment les membres supérieurs et inférieurs, le thorax, l’abdomen, ou encore la région cervicale.
La chirurgie vasculaire intervient sur les maladies artérielles ou veineuses qui se manifestent généralement après des rétrécissements, des blocages, des dilatations ou des anévrismes. Il y fait recours dans la prise en charge de nombreuses affections dont : l’anévrisme de l’aorte (dilatation localisée de l’artère), la maladie athéromateuse ( rétrécit le calibre des artères et entraine un défaut d’irrigation des organes), la sténose carotidienne, (rétrécissement des artères carotides au niveau du cou), la phlébite (formation d’un caillot dans une veine, et sa complication l’embolie pulmonaire), ou encore des varices, à savoir des dilatations des veines.
En tête d’activité figurent les artériopathies des membres inférieurs, les prises en charge liées aux varices et aux fistules artério-veineuses.
L’enjeu pour le Centre hospitalier de Chartres est donc de reconstituer une équipe complète et de faire de la chirurgie vasculaire une activité de référence à l’échelle départementale tant pour la pratique d’une chirurgie de pointe que pour la pratique d’une chirurgie plus simple répondant à une demande importante des patients (traitement des varices, fistules…).
Le développement de la chirurgie vasculaire répond aux objectifs suivants
- Eviter de transférer les patients, hors département ;
- Développer les traitements chirurgicaux veineux et artériels ;
- Réaliser une chirurgie vasculaire courante ;
- Développer la chirurgie ambulatoire ;
- Evoluer vers des prises en charges lourdes.
Prendre rendez-vous : 02 37 91 74 44. Du mardi au vendredi, de 9h00 à 12h30 et de 13h00 à 17h00
Neurologie
Neurologie
La neurologie est la spécialité médicale relative au diagnostic, au traitement (parfois en soins intensifs) et au suivi évolutif (parfois en soins palliatifs) des patients atteints de maladies des muscles et/ou du système nerveux (encéphale, nerfs optiques, moelle épinière et nerfs périphériques).
Le service de neurologie & d’explorations fonctionnelles neurologiques de Chartres assure une mission de service public, c’est à dire le diagnostic, le traitement et le suivi évolutif de tous les patients atteints de toutes les maladies neurologiques. Ces activités s'intègrent aux réseaux de santé, établissements de santé et structures médico-sociales de proximité.
L’équipe
L’équipe est composée de :
- 5,2 ETP neurologues : 5 hospitaliers temps plein + 1 attaché,
- 1 neurochirurgien et 2 spécialistes de Médecine Physique et Réadaptation, partagés avec d’autres hôpitaux de la région Centre,
- 1 orthophoniste (1 ETP à pourvoir), 1 psychologue clinicienne (en attente de recrutement), 1 neuropsychologue (en attente de recrutement), 1 kinésithérapeute (partagée avec le service de Rhumatologie & Médecine Interne), 3 ETP techniciens en électrophysiologie clinique (EEG/EMG), 1 cadre de santé et, pour l’ensemble du pôle, 1 cadre supérieur de santé,
- 1 assistance sociale (partagée avec d’autres services de l’hôpital),
- 4 ETP secrétaires.
Le service de neurologie est organisé en 6 unités fonctionnelles cliniques, 1 unité fonctionnelle de plateau technique et 1 unité (en cours) fonctionnelle dédiée à la formation, la recherche et le partenariat avec les réseaux de santé.
6 modalités de prise en charge
La prise en charge des patients hospitalisés se décline en 6 modalités :
- Hospitalisation non programmée en court séjour : Cette unité comporte 15 lits, dont 2 lits dédiés aux soins palliatifs pour les malades neurologiques (tumeurs, SLA, etc). L’accueil des urgences neurologiques en provenance du service des urgences de l’hôpital et d’autres établissements hospitaliers.
- Unité neuro-vasculaire : L’USINV et l’UNV s’inscrivent au sein d’une filière neuro-vasculaire départementale et régionale, assurant la prise en charge des patients victimes d’AVC de la phase aiguë jusqu’au retour à domicile, en centre de réadaptation, ou en institution. L’USINV chartraine comporte 4 lits de soins intensifs neuro-vasculaires et l’UNV 12 lits dédiés aux AVC sub-aigus. Ces unités accueillent 24 h/24 les personnes souffrant d'un accident vasculaire cérébral aigu. L'admission dans cette filière hyper-spécialisée se fait dans tous les cas après contact téléphonique avec le médecin d’astreinte neuro-vasculaire (Tél N° « SOS AVC »), qui confirmera la pertinence de l'hospitalisation dans ces unités.
- Hospitalisation programmée en court séjour (hospitalisation de jour) : Cette unité comporte 5 lits partagés avec le service de Rhumatologie & Médecine Interne et d’infectiologie, en particulier pour les chimiothérapies des tumeurs cérébrales, les formes rapidement évolutives de sclérose en plaques, le suivi pluridsiciplinaire des SLA, le bilan diagnostique ou l’évaluation thérapeutique d’autres affections neurologiques, ainsi que l’administration de thérapeutiques neurologiques spécifiques comme la ponction lombaire évacuatrice.
- Explorations fonctionnelles neurologiques : Les explorations fonctionnelles neurologiques courantes sont disponibles aussi bien pour les malades hospitalisés que pour les patients externes : Vidéo-EEG de l’adulte et de l’enfant/nourisson, EMG, PEV, PEA, PES et prochainement la stimulation magnétique transcrânienne.
- Consultations et soins externes de neurologie : Des consultations de neurologie sont disponibles à raison de 8 demi-journées par semaine. Une consultation pluridisciplinaire « handicap neuro » et une consultation « toxine botulique» sont cours d’organisation.
- Neurologie de liaison : Une importante activité de liaison est dirigée vers les autres services de l’hôpital, assurant la disponibilité d’un avis spécialisé pour les patients admis aux urgences ou d’autres services de l’établissement.
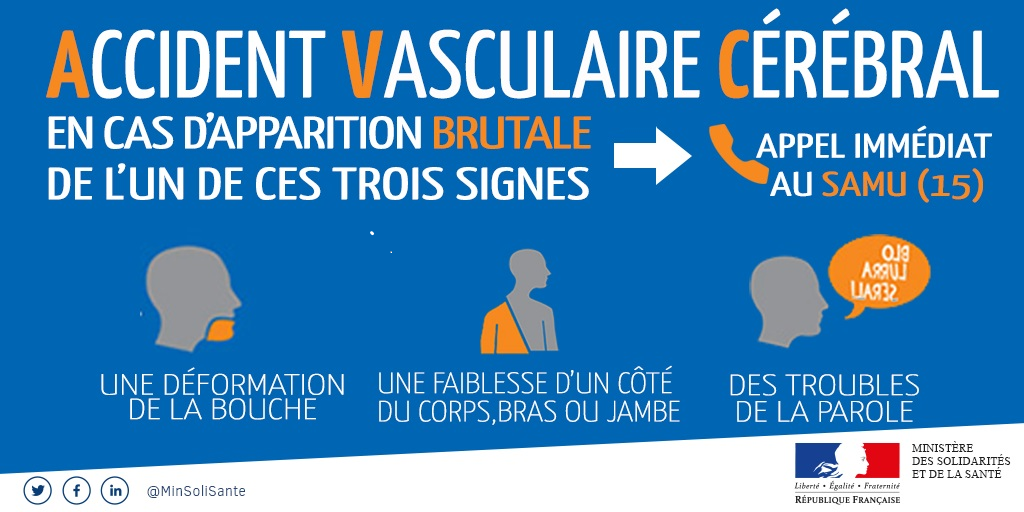
Prévenir l'AVC
Qu'est qu'un Accident Vasculaire Cérébral (AVC) et comment reconnaître un AVC ? ici
Partenariat
Le partenariat avec la médecine de ville, les hôpitaux de la région et les réseaux professionnels ou associatifs existe avec, notamment :
- Les neurologues, les psychiatres, les ophtalmologistes, les MPR, les gériatres, le pharmaciens d’officine et les médecins généralistes de ville,
- Les réseaux de santé (ARESPEL, Réseau Neuro Centre, Réseau Oncocentre),
- Les autres CH de la région (particulièrement le CH Dreux, de Châteaudun, de Nogent le Rotrou et le CHR d’Orléans),
- Les associations de malades (NAFSEP, ARSEP, France AVC, France Parkinson, etc),
- Le Collège National des Neurologues des Hôpitaux Généraux, la Fédération Française de Neurologie pour l’EPP notamment.
Activités de formation et de recherche
L’équipe participe aussi à des activités de formation et de recherche en neurologie :
- EPU aux médecins généralistes, ophtalmologues, IDE et psychologues cliniciens libéraux,
- Agrément pour l’internat de médecine générale et de neurologie,
- Cours IFSI Chartres et Châteaudun,
- Activités de recherche clinique dans la sclérose en plaques, les AVC et l’épidémiologie.
Anatomopathologie
Anatomopathologie
1. Le contexte :
L’anatomopathologie, « Anapath » en abrégé, est une spécialité médicale qui étudie, en laboratoire, les altérations organiques des tissus et des cellules provoquées par la maladie. Ces altérations peuvent être observées à l'œil nu (lésions macroscopiques), au microscope optique (histopathologie et cytopathologie) ou au microscope électronique (lésions ultra structurales). Elles sont reconnues par comparaison avec les structures normales. L'étude microscopique permet également la mise en évidence dans les cellules ou les tissus de certains composés chimiques (histochimie), d'enzymes (histo-enzymologie) et de constituants antigéniques précis (immunohistochimie).
L'anatomopathologie présente un intérêt majeur pour l'identification des maladies. De nombreuses affections, notamment les cancers, ne peuvent être reconnues avec précision que par l'examen au microscope d'un fragment de la lésion (histopathologie) ou d'un étalement de cellules isolées (cytopathologie). Cette étude apporte également des informations précieuses sur l'extension des lésions par l'examen des pièces opératoires (organes ou tissus prélevés lors d'une intervention), permettant ainsi de choisir le traitement le plus approprié. Ainsi le service d’anatomopathologie joue un rôle clé dans l’amélioration de la prise en charge du cancer du patient.
Le service de Pathologie étant « prescripteur dépendant», son activité a suivi la tendance globale d’activité de l’établissement du nombre d’hospitalisations aux Urgences, l’augmentation globale des prescriptions, l’augmentation d’activité de la maternité et la mutation de la chirurgie classique vers la chirurgie ambulatoire.
L’enjeu est d’assumer la montée en charge du service de Pathologie au plan qualitatif et quantitatif pour accompagner le développement de la cancérologie au Centre hospitalier de Chartres, référent départemental de cette discipline.
2. Les objectifs :
Il s’agit d’adapter l’activité d’anatomopathologie de « proximité » au sein du Centre hospitalier de Chartres et de promouvoir une coopération active et organisée avec le Service d’Anatomie et Cytologie Pathologiques du Centre Hospitalier Régional d’Orléans (CHRO).
L’enjeu est de définir une organisation optimale dans un environnement évolutif et qui privilégie le consensus et l’efficacité au service du patient et ceci à une double échelle de proximité à la fois départementale et régionale.
Territorialiser l’anatomopathologie
Objectifs :
- Améliorer la prise en charge du cancer sur le département ;
- Favoriser le partage d’information inter-établissements au sein du GHT HOPE et de la région Centre-Val de Loire.
Les actions à développer visent ainsi à :
- Améliorer la qualité de la prise en charge du cancer sur le département ;
- Favoriser le partage d’information inter-établissements.
Mise en place de la démarche qualité "AFAQAP" :
Contexte : la démarche d’Assurance Qualité en Anatomie et Cytologie Pathologiques (ACP) est organisée au sein de l’Association Française d'Assurance Qualité en Anatomie et Cytologie Pathologiques (AFAQAP).
L’AFAQAP permet aux pathologistes d’évaluer régulièrement et d’améliorer la qualité de leurs pratiques dans les domaines du diagnostic, des techniques et de l’organisation des laboratoires.
Objectif : s’inscrire dans une démarche pérenne d’activité qualité basée sur le référentiel de l’Association Française d’Assurance Qualité en Anatomie Pathologique (AFAQAP).
Unité de lutte contre la douleur
Unité de lutte contre la douleur
L'unité d'étude et de traitement de la douleur sur le site du CHG de Chartres est un service de consultation spécialisé dans la prise en charge de la douleur chronique (adulte) sur demande médicale.il est situé au niveau des consultations externes.
les douleurs chroniques sont des douleurs persistantes depuis plusieurs mois et rebelles aux traitements antalgiques.
en dehors de la prise en charge médicamenteuse, différentes techniques non médicamenteuses sont proposées:relaxation,hypnose ,toucher massage etc...
Chirurgie Urologique
Chirurgie Urologique
Les interventions chirurgicales sont majoritairement programmées par le chirurgien après la consultation.
Elles peuvent être également réalisées dans le cadre des urgences. Certaines interventions sont réalisées en ambulatoire : urétéroscopie, pose sonde urétérale JJ, injection BOTOX vésical, ectopie testiculaire, lithotritie endo-vésicale, posthectomie….
Pour d’autres, l’hospitalisation se fait dans le service de chirurgie de spécialités. Le temps d’hospitalisation est variable en fonction du type d’intervention (de 24 heures à 5 jours en moyenne).
La visite médicale est assurée quotidiennement par un des 3 chirurgiens.
Elle a lieu dans la matinée afin de permettre aux patients de sortir rapidement dans de bonnes conditions (ordonnances signées, bon de transport si besoin et date du prochain RDV).